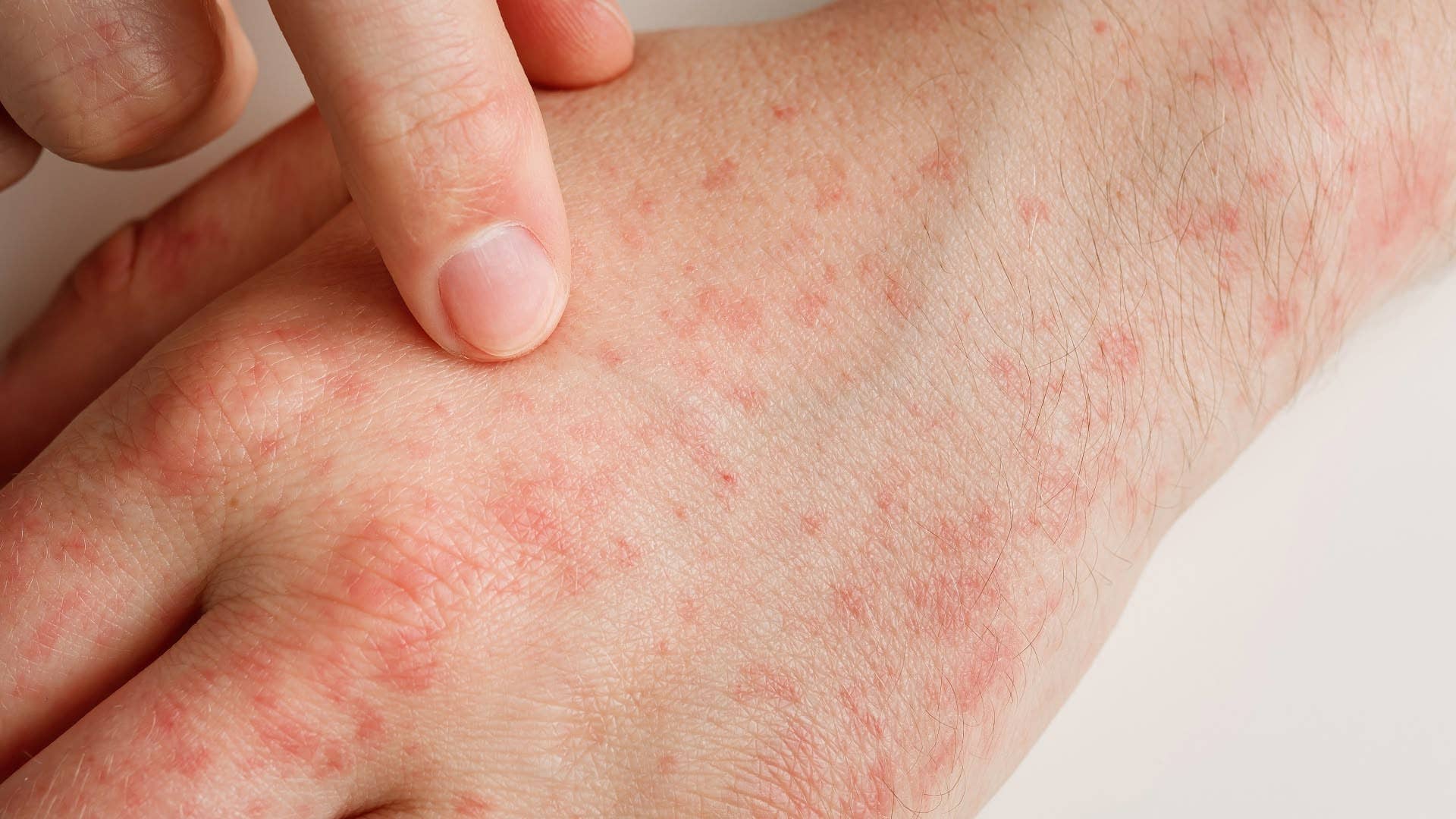
Psoriasis | ¿Qué es?
- 23 ago 2024

La psoriasis es una enfermedad inflamatoria crónica de la piel, caracterizada por su naturaleza inmunomediada, es decir que el sistema inmunológico puede activar o pausar la actividad de la enfermedad. Se presenta en múltiples formas, incluyendo:
-
Placas: es la forma más común de la psoriasis, y se le denomina de esta manera a los parches de la piel enrojecida y engrosada cubierta de escamas blancas o plateadas. Son comunes en codos, rodillas y el cuero cabelludo.
-
Flexural o psoriasis inversa: se presenta en los pliegues de la piel, como debajo de los senos, las axilas, la ingle y alrededor de los genitales. Las lesiones suelen ser lisas y rojas, sin escamas evidentes por la humedad de estas áreas.
-
Guttata: pequeñas manchas rojas en forma de gotas que aparecen en la piel. Es más común en niños y adultos jóvenes, y a menudo es desencadenada por una infección bacteriana, como la faringitis estreptocócica.
-
Pustulosa: se manifiesta con ampollas llenas de pus (pústulas) que pueden estar localizadas en ciertas áreas del cuerpo, como las manos y los pies, o más generalizadas. Es una forma menos común pero más grave de psoriasis.
-
Eritrodérmica: es una forma rara y grave de psoriasis que afecta grandes áreas del cuerpo con enrojecimiento intenso y descamación. Puede provocar dolor, picazón severa y cambios en la temperatura corporal, y requiere atención médica inmediata.
La psoriasis, además de ser una enfermedad inflamatoria crónica que afecta la piel, tiene un impacto significativo en la salud mental de quienes la padecen. Diversos estudios han demostrado que las personas con psoriasis son más propensas a desarrollar trastornos de ansiedad, depresión y problemas de calidad de vida en comparación con la población general.
Uno de los factores clave que vinculan la psoriasis con problemas de salud mental es el estigma social y la autoimagen negativa que puede generar la enfermedad. En un estudio realizado en la Comunidad de Madrid, se encontró que la mayoría de los pacientes con psoriasis presentaban algún nivel de ansiedad, leve en el 72,6% de los casos, y un 12,82% de los pacientes mostraban niveles de depresión. Además, la psoriasis también se asoció con trastornos del sueño con un 68% de los pacientes estudiados, contribuyendo a un deterioro adicional de la salud mental y la calidad de vida. Aunque los niveles de gravedad de la psoriasis no parecen estar directamente relacionados con la intensidad de la ansiedad o la depresión, la afectación mental es un aspecto crítico que debe ser abordado en el tratamiento integral de la enfermedad.
Epidemiología
La psoriasis es una enfermedad que afecta a unos 60 millones de personas en el mundo, con una prevalencia que varía mucho entre países. En general, la prevalencia oscila desde un 0,05% de la población en Taiwán hasta un 1,88% en Australia. En el Reino Unido, se estima que el 1,52% de la población padece esta enfermedad, mientras que en México es del 2.9%.
La psoriasis impacta tanto a hombres como a mujeres, aunque el inicio de la enfermedad tiende a ser más temprano en las mujeres, aproximadamente 10 años antes, especialmente en aquellas con antecedentes familiares. La edad de aparición de la psoriasis sigue una distribución bimodal, con picos de incidencia entre los 30 y 39 años y entre los 60 y 69 años en los hombres.
La enfermedad es más común en zonas de altos ingresos y en poblaciones de mayor edad, lo que podría estar relacionado con factores ambientales, genéticos y de estilo de vida. Estudios han demostrado que los pacientes con psoriasis y un índice de masa corporal alto (obesidad) tienen mayor probabilidad de desarrollar enfermedades cardiovasculares y diabetes. Según la Organización Mundial de la Salud (OMS), la mortalidad es sorprendentemente más alta en estos pacientes, lo que se atribuye al poco conocimiento de la psoriasis como un factor de riesgo significativo para las complicaciones cardiovasculares, lo que lleva a una falta de tratamiento proactivo y al subdiagnóstico.
Causas y factores de riesgo
La psoriasis es una enfermedad compleja de origen multifactorial en la que intervienen factores genéticos, inmunológicos y ambientales. Aunque no se comprende la causa exacta de la psoriasis, se sabe que es el resultado de una combinación de factores que desencadenan una respuesta inmunitaria anormal.
-
Factores genéticos: el origen de la psoriasis tiene un fuerte componente genético, con una heredabilidad que puede alcanzar entre el 60% y el 90%. Estudios han mostrado que hasta el 30% de los pacientes con psoriasis tienen un pariente de primer grado afectado. Los genes involucrados en la enfermedad están relacionados con el sistema inmunológico, particularmente aquellos que regulan la respuesta inflamatoria.
-
Disfunción inmunológica: la psoriasis es una enfermedad inmunomediada en la que el sistema inmunológico, específicamente los linfocitos T, se activan de manera inapropiada, lo que provoca una inflamación crónica de la piel. Esta activación desencadena una serie de reacciones que resultan en la rápida proliferación de las células de la piel, formando las placas características de la psoriasis. Las citocinas, como el factor de necrosis tumoral alfa (TNF-?) y las interleucinas, juegan un papel central en este proceso inflamatorio.
- Factores ambientales: contribuyen al desarrollo y a la agravación de la psoriasis. Algunos de los desencadenantes más comunes son:
- Estrés: puede agravar la inflamación y empeorar los síntomas de la enfermedad.
- Infecciones: especialmente las infecciones de garganta por estreptococo han sido asociadas con la aparición y exacerbación de la psoriasis, particularmente en su forma guttata.
- Clima: el clima frío y seco tiende a empeorar los síntomas, mientras que la exposición al sol, que proporciona luz ultravioleta, suele mejorar la condición.
- Trauma en la piel: lesiones cutáneas, como cortes, quemaduras o rascado excesivo, pueden desencadenar la psoriasis en áreas previamente no afectadas, un fenómeno conocido como el "fenómeno de Koebner".
- Estilo de vida y hábitos:
- Tabaquismo y alcohol: estos hábitos desencadenas brotes y también dificultan el tratamiento de la enfermedad.
- Dieta y obesidad: una alimentación alta en grasas saturadas y baja en nutrientes esenciales puede contribuir al desarrollo y agravamiento de la enfermedad.
En conjunto, estos factores interactúan de manera compleja para desencadenar y mantener la psoriasis, subrayando la necesidad de un enfoque multidisciplinario en su manejo. La identificación y control de estos factores desencadenantes es esencial para la prevención y el tratamiento eficaz de la enfermedad.
¿Cómo se detecta?
El diagnóstico de la psoriasis se basa en la evaluación clínica, aunque en algunos casos se pueden requerir pruebas adicionales para confirmarlo o descartar otras condiciones. A continuación, se describen los métodos y criterios utilizados para diagnosticar la psoriasis.
- Evaluación clínica: el médico comenzará con una revisión detallada del historial médico del paciente, incluyendo cualquier antecedente familiar de psoriasis y la presencia de factores desencadenantes conocidos, como infecciones recientes, estrés, o traumatismos cutáneos.
- Examen físico: se centra en la inspección visual de la piel, el cuero cabelludo y las uñas. Las características típicas de la psoriasis incluyen placas escamosas gruesas de color rojo o blanco plateado, ubicadas comúnmente en los codos, rodillas, cuero cabelludo y región lumbar.
- Pruebas diagnósticas:
- Histopatológico de biopsia de la piel: este procedimiento implica la evaluación microscópica de una pequeña muestra de piel afectada. Esto puede revelar los cambios celulares característicos de la psoriasis, como el engrosamiento de la epidermis, la proliferación de queratinocitos y la infiltración de células inflamatorias.
- Exámenes de laboratorio: aunque no existen pruebas de laboratorio específicas para diagnosticar la psoriasis, algunos análisis pueden ser útiles para descartar otras enfermedades. Por ejemplo, pruebas para infecciones estreptocócicas pueden ser relevantes en casos de psoriasis guttata.
4. Evaluación de la gravedad:
-
- Índice de área y severidad de psoriasis (PASI): este índice evalúa el grado de enrojecimiento, grosor y descamación de las lesiones en diferentes áreas del cuerpo, proporcionando una puntuación que ayuda a guiar el tratamiento.
- Índice de calidad de vida en dermatología (DLQI): se utiliza para evaluar el impacto de la enfermedad en la vida diaria. Este cuestionario aborda aspectos como el dolor, el picor, y el impacto emocional y social de la psoriasis.
Diagnóstico diferencial:
-
Otras condiciones cutáneas: es importante diferenciar la psoriasis de otras enfermedades de la piel como dermatitis seborreica, eccema, tiña corporal y lupus eritematoso.
-
Enfermedades sistémicas: como la artritis psoriásica, por lo que puede ser necesario realizar estudios adicionales, como radiografías, para evaluar el compromiso articular.
El diagnóstico temprano y preciso de la psoriasis es crucial para iniciar un tratamiento adecuado y mejorar la calidad de vida del paciente. La identificación de las características clínicas y el uso de herramientas de evaluación específicas permiten a los profesionales de la salud manejar eficazmente esta enfermedad crónica y compleja.
La psoriasis es una enfermedad inflamatoria crónica, compleja y multifactorial que afecta la piel y el bienestar de los pacientes. Su origen implica una interacción entre factores genéticos, inmunológicos y ambientales, lo que hace que cada caso sea único y requiera un enfoque individualizado y multidisciplinario. La atención a la salud mental es esencial, ya que la psoriasis no solo impacta físicamente, sino también psicológicamente, aumentando el riesgo de trastornos como la ansiedad y la depresión. La educación continua, el acceso a tratamientos innovadores y el apoyo emocional son pilares fundamentales para ayudar a los pacientes a llevar una vida plena y saludable a pesar de los desafíos que plantea la enfermedad.
Por: Dra. Gema Nandaí Nájera Valdez
Ced. Prof. 13591084
Escuela Superior de Medicina, I.P.N.
Revisado/Modificado: agosto 2024
Referencias bibliográficas
-
Carranza-Delgado, K. A., Montenegro-Villavicencio, A. F., Navarrete-Moncayo, J. L., & Sarmiento-Hidalgo, B. R. (2020). La psoriasis como desorden común de la piel. Causas y tratamientos. Reciamuc, 4(3), 39?49. https://doi.org/10.26820/reciamuc/4.(3).julio.2020.38-49
-
Delgado-Borja, F., Rodríguez-Orozco, A. R., García-Pérez, M. E., Pérez-Molina, J. L., Cortés-Rojo, C., & Gómez-Alonso, C. (2022). La satisfacción con el tratamiento y la calidad de vida en pacientes con psoriasis pueden no estar directamente asociados. Estudio preliminar. SciELO, 89(6). https://doi.org/10.24875/ciru.20000606
-
Gudiño-Villarreal, N. A., García-Vélez, Y. T., Estévez Angulo, B. A., & Díaz Recalde, E. X. (2022). Psoriasis, diagnóstico y tratamiento. Reciamuc, 6(1), 311?318. https://doi.org/10.26820/reciamuc/6.(1).enero.2022.311-318
-
Higuera-Cabañes, L., Garci?a-Diego, M., Martínez-Sáez, O., Pere-Pedrold, J. A., Mun?oz Bieber, R., & Prado Valdivieso, R. (2023). Salud mental y calidad de vida en pacientes con psoriasis: un estudio en Atención Primaria de Salud. Medicina General y de Familia, 12(4). https://mgyf.org/salud-mental-y-calidad-de-vida-en-pacientes-con-psoriasis/
-
Mesa, C., Estrada, M. P., Vásquez-Trespalacios, E. M., Jaramillo, A., Morales, D., Madrigal-Cadavid, J. (2022). Caracterización clínica, sociodemográfica, farmacológica y calidad de vida de pacientes con diagnóstico de psoriasis moderada a severa atendidos en una clínica especializada en psoriasis. Rev CES Med. 2022; 36(1): 17-29. https://dx.doi.org/10.21615/cesmedicina.6335
-
Raharja, A., Mahil, S. K., & Barker, J. N. (2021). Psoriasis: una breve descripción general. Elsevier, 21(3). https://doi.org/10.7861/clinmed.2021-0257
-
Yamazaki, F. (2021). Psoriasis: comorbilidades. Japanese Dermatological Assocition. https://doi.org/10.1111/1346-8138.15840